Глава 2 из которой родители узнают, когда может наступить момент задуматься, правильно ли развивается ребенок
При работе с любыми детьми (будь то в медицине или педагогике) всегда встает вопрос: а что и как быстро будет меняться дальше, пока ребенок растет? Он уже должен это уметь сейчас или научится потом, научится сам или его надо учить, или – не научится никогда? Когда речь идет о грубой патологии – многое видно сразу и родителям, и воспитателям, и врачам. А как быть, когда все вроде бы в целом неплохо: ребенок родился благополучно, с хорошим ростом и весом, хорошо кушает, крепко спит… Но появляется некоторое беспокойство: почему малыш не радуется приходу близких, почему не играет, и взгляд какой-то «мимо», и на имя свое никак не реагирует?
Один из первых этапов в таких случаях в медицине – проведение объективного обследования – нейросонографии (ультразвукового исследования мозга) или магнитно-резонансной томографии (МРТ), чтобы исключить наличие патологических очагов, кист или опухолей мозга. Прошли обследование, получили заключение «ничего страшного» (довольно распространенное явление у нашего контингента пациентов, что видно по историям болезни). Структуры и мозг в целом не являются причиной отставания ребенка.
Но он отстает. Тогда переходим от этапа исследований структуры мозга к этапу исследования его функций: смотрим, а правильно ли работают эти сохранные структуры мозга? как они взаимодействуют? И здесь незаменимым методом для получения более «тонкой» информации о деятельности клеток мозга является электроэнцефалография (ЭЭГ).
Попробуем проследить, каковы особенности формирования биоэлектрической активности коры больших полушарий у обследованных нами детей в процессе их развития. Посмотрим так называемый поперечный срез, то есть ЭЭГ разных детей в определенном возрасте, и продольный срез (с другим названием – лонгитюдный), то есть одних и тех же детей в разные возрастные периоды.
При анализе данных наши пациенты были разделены на группы в зависимости от уровня развития высших психических функций (ВПФ) и речи:
1-я группа – дети раннего и дошкольного возраста, у которых не было отставания, то есть дети с нормой развития ВПФ и речи. Это так называемая контрольная группа, или группа сравнения. Ее трудно считать группой совершенно здоровых детей (их сейчас найти вообще трудно), они также имели описанные ранее проблемы при рождении. Кого-то беспокоили проблемы со сном, тики или чрезмерная плаксивость и т. п., но они не были связаны с отставанием в психическом развитии.
2-я группа – дети дошкольного возраста с нарушениями речи при нормальном уровне развития ВПФ (темповые задержки развития речи, общее недоразвитие речи). Это группа детей, у которых при психологическом тестировании показатели памяти, внимания, мышления и других психических процессов соответствовали возрасту. Проблемы проявлялись в речи в виде нечеткости произнесения отдельных букв или слогов, бедности словаря, ограничений в понимании сложных предложений и др.
3-я группа – дети дошкольного возраста с сочетанными нарушениями развития ВПФ и речи, когда они имели более низкие показатели по сравнению с возрастной нормой по всем психическим процессам. Эта группа была неоднородной и была разбита на подгруппы в зависимости от степени выраженности так называемой аутистической симптоматики (слабая реакция на речь постороннего, даже на свое имя – при хорошей реакции на шум машины, звонки телефона и т. п., склонность к уединению, избеганию контактов с детьми, стереотипные действия – покручивание веревочек, выстраивание в ряд машин и т. п.).
В подгруппе 3 А отставание в развитии не было отягощено аутистической симптоматикой.
В подгруппе 3 Б аутистическая симптоматика присутствовала в структуре нарушения психического развития как компонент.
В подгруппу 3 В входили дети с ранним детским аутизмом (РДА), как основным диагнозом, поставленным детским психиатром.
4-я группа была представлена учащимися массовой начальной школы.
Подгруппа 4 А – дети, успешно справляющиеся с программой обучения в массовой школе (норма развития).
4 Б – учащиеся с наличием школьных трудностей (дизграфия и/или дислексия, синдром дефицита внимания и др.).
Таблица 2.1
Количество проведенных ЭЭГ-исследований у детей до 3 лет (поперечный срез)

Таблица 2.2
Количество проведенных ЭЭГ-исследований у детей 3–10 лет (поперечный срез)

Таблица 2.3
Количество проведенных ЭЭГ-исследований у детей 3–10 лет (продольный срез – лонгитюдное исследование)

Для начала – немного обязательной методической информации.
Как видно из таблиц, объектом нашего исследования были дети раннего (от 7 мес. до 3 лет), младшего и старшего дошкольного возраста (3–7 лет), а также младшего школьного возраста (7—10 лет). Подавляющее большинство детей посещали массовые или специализированные (коррекционные, логопедические и др.) дошкольные и школьные образовательные учреждения. Кто-то попал под наше наблюдение однократно в определенном возрасте (так называемый поперечный срез), кто-то появлялся в нашем поле зрения регулярно в течение нескольких лет (это продольный, или лонгитюдный, срез).
Причин для отставания в развитии ребенка может быть много – это и наследственность, и черепно-мозговые травмы, опухоли мозга, инфекции, и неблагополучие в семье, и многие другие. Мы работаем с детьми, которые имели в анамнезе диагноз перинатальной энцефалопатии (ПЭП) и/ или синдром гипервозбудимости, синдром двигательных нарушений, синдром мышечной дистонии, гипертензионно-гидроцефальный синдром. Эти диагнозы были указаны в карте осмотра невролога в связи с перинатальным поражением ЦНС преимущественно гипоксически – ишемического генеза. Нередко при отсутствии указанных синдромов в анамнезе все же отмечены обстоятельства, рассматриваемые в неврологии как угрожающие в связи с перинатальным поражением ЦНС: длительный безводный период в родах, синюшность кожных покровов новорожденного, отсутствие первого крика и т. п. (Гузева, 1998; Пальчик, Шабалов, 2000).
Дети проходили комплексное обследование в клинике ИМЧ РАН в связи с жалобами на повышенную утомляемость, периодические головные боли, нарушения сна, трудности в обучении, в том числе за счет отставания в развитии ВПФ и речи, расторможенности и т. п.
Исследование возрастной сформированности ритмов мозга (степени их зрелости/незрелости) проводили по одной из стандартных схем в функциональной диагностике. Электроды располагали на поверхности кожи головы ребенка под тонкими силиконовыми трубочками специального шлема (в соответствии со специальной международной системой 10–20 их устанавливают в определенном порядке, см. рис. 2.1).

Рис. 2.1. Схема расположения ЭЭГ-электродов на поверхности кожи головы по системе 10–20
Условные обозначения: F (frontalis) – лобные области, C (centralis) – центральные отделы, T (temporalis) – височные, P (parietalis) – теменные, O (occipitalis) – затылочные. Четная нумерация электродов – в правом полушарии, нечетная – в левом. Электроды сравнения (Ref – А1 и А2)

Дети постарше и потише усаживались в большое вертящееся кресло сами. Но как правило, это были дети из 1-й обследованной группы, то есть не имеющие отставания в психическом развитии. Их можно занять, отвлечь, успокоить, даже если они боятся. Однако подавляющее число наших пациентов – отстающие дети, они не реагируют даже на своих родителей (или не понимают?), не говоря уже о персонале, их не удается переключить на игру или на просмотр мультфильмов, пока накладываются электроды и т. п. Это, конечно, травмирует и детей, и родителей, и специалистов, поскольку часто все проходит под крики (иногда душераздирающие), которые, кстати сказать, сразу исчезают, как только «шляпа» с электродами снимается с головы. Так что крик – знак протеста против применения родительской силы в попытках удержать ребенка на руках во время обследования, чтобы он ничего с себя не снял. Как говорится, «свободу попугаям»! Есть, конечно, альтернатива – общий наркоз или сон, но мозг в это время спит, а мы собрались оценивать его работу.
Эту работу мы оцениваем в покое (если можно так назвать нередко шумную борьбу за личную свободу) и при функциональных нагрузках. Самая распространенная нагрузка в нашем случае – ритмическая фотостимуляция, то есть мелькания лампочки вблизи лица ребенка с определенной частотой – от самых медленных до быстрых (на частотах от 1 до 20 в секунду). Для разнообразия свет даем белый, красный. Процедура не требует от ребенка никаких действий и потому легко выполнима. Чьи-то ритмы мозга сразу выдают реакцию – в доли секунды глазу специалиста заметны изменения: «это что такое?» Если мозг пластичный, то через какое-то время на определенный ритм мелькания света он дает так называемую «реакцию усвоения», то есть пытается «идти в ногу» со светом, работать на той же частоте волн, что и лампочка.
Но такую реакцию тоже чаще дают нормально развивающиеся дети. Мозг отстающих детей либо никак не реагируют на яркий свет, либо изредка следует медленным ритмам.
Еще одна очень информативная проба для оценки состояния мозга ребенка – гипервентиляция, когда нужно дышать, «будто шарик надуваешь». Но это уже высший пилотаж, достичь которого при отставании в развитии сложно. Будем исходить из реалий нашей практики: записать ЭЭГ хоть пару минут, успеть дать световое мелькание и потом пытаться извлечь из короткой записи максимум полезных сведений.
ЭЭГ математики считают одним из самых вариативных параметров деятельности мозга, быстроменяющихся, непостоянных. Но в любом хаосе можно найти твердую почву, хоть маленькую кочку на болоте. Согласитесь, при всем изобилии отличий между людьми – по цвету волос, росту, одежде и т. п. – мы без особого труда отличаем мужчин от женщин, детей от взрослых. Так что есть некоторые совокупности признаков, которые можно использовать при описании такой переменчивой ЭЭГ и, в первую очередь, скорости процессов в мозгу – ритмов биоэлектрической активности.
Немного чистой науки – для тех, кому близки методы статистической обработки ЭЭГ. (Кому не близки – пролистываем дальше две-три страницы.) Для статистической обработки ЭЭГ при решении нашей задачи выбран метод оценки спектров мощности ЭЭГ, который наиболее сопоставим с особенностями клинической (визуальной) оценки амплитудновременных параметров ЭЭГ (Зенков, 2002). Иначе говоря, не нужно особо ломать голову, пытаясь понять, что говорит сухая математика о работе живого мозга, – мы получаем в цифрах то, что видим глазом. Чем больше волн и чем они выше (чем мощнее, как в море), тем выше значения спектров. Использованный метод обработки из пакета программного обеспечения Win EEG (Пономарев В.А., ИМЧ РАН) создан в соответствии с теоретическими основами спектрального анализа (Бендат, Пирсол, 1989).
Итак, мы сравниваем эти спектры мощности по основным диапазонам ЭЭГ (от самых медленных до самых быстрых): 1 – дельта-диапазон (1–4 Гц, то есть 1–4 волны в секунду), 2 – тета-диапазон (4–7 Гц), 3 – альфадиапа зон (8–12 Гц), 4 – бета 1-диапазон (12–15 Гц), 5 – бета 2-диапазон (15–18 Гц), 6 – бета 3-диапазон (18–25 Гц).
Параметры вычисления спектров: стандартная эпоха анализа 4 с, полуперекрывание эпох 50 %, временное окно Хеннинга, длительность анализируемого фрагмента безартефактной ЭЭГ в покое при закрытых глазах около 1 мин (помехи от движений ребенка и напряжения мышц из анализа исключались).
Среди детей дошкольного возраста с последствиями перинатального поражения ЦНС сравнительный анализ ЭЭГ производился по трем основным описанным выше группам (1, 2, 3-й). Было проведено также сравнение данных ЭЭГ группы детей 7 лет с последствиями перинатального поражения ЦНС с нормой развития (из 1-й группы и группы 4А) и контрольной группой практически здоровых детей того же возраста (из базы данных архива лаборатории нейробиологии программирования действий ИМЧ РАН, руководитель лаборатории – доктор биологических наук, профессор Ю. Д. Кропотов).
Статистический анализ спектров мощности по указанным диапазонам ЭЭГ при сравнении отдельных условий проводился с помощью двухфакторного дисперсионного анализа для повторных измерений с факторами «группа детей» (число уровней – 3 и 2) и «локализация электродов» (число уровней – 16). Для учета несферичности ковариационной матрицы выполнялась коррекция числа степеней свободы методом, предложенным Гринхаузом и Гейсером (цит. по: Keselman, Rogan, 1981).
Для решения поставленных задач использован также клинический феноменологический (визуальный) анализ, позволяющий качественно оценить особенности целостного паттерна ЭЭГ (Лукашевич и др., 1994; Жирмунская, 1996; Жирмунская, Лосев, 1997). В этом случае использовался, как правило, биполярный монтаж электродов, позволяющий упростить оценку паттерна распределения альфа-ритма, в частности нарастание его мощности от передних отделов к задним (от верхних каналов записи к нижним – рис. 2.1, иллюстрации нативных, необработанных записей ЭЭГ на рис. 2.2, 2.4, 2.6, 2.8).
Анализировали фрагмент ЭЭГ в покое и реакцию на ритмическую фотостимуляцию (наличие или отсутствие реакции усвоения ритма мельканий). Для младшего возраста с 3–4 лет нормативы ведущих частот ЭЭГ лежат в диапазоне альфа-активности 7–8 Гц (Фарбер, Алферова, 1972). В возрасте 7–8 лет в качестве нормативных использовали показатели ЭЭГ, предложенные авторами структурного метода ЭЭГ для успешно обучающихся здоровых детей: доминирование регулярного альфа-ритма частотой 8–10 Гц с соответствующим данной полосе усвоением ритма мельканий при фотостимуляции (Лукашевич и др., 1994).
Учитывая, что в настоящей работе объектом исследования являются дети со значительными нарушениями развития, нами, кроме указанных выше параметров (частоты основного ритма и реакции усвоения ритма мельканий), для создания классификации паттернов зрелости/незрелости ЭЭГ были предложены еще два параметра.
Первый характеризовал наличие/отсутствие пространственной организации ведущего ритма (альфа-диапазона, реже – тета-диапазона), то есть сформированность теменно-затылочного фокуса ритма. Второй оценивал амплитудный уровень электрогенеза, который в известные классификации ЭЭГ не включается, хотя в литературе есть отдельные работы о роли амплитудных параметров ЭЭГ для исследования интегративных процессов ЦНС как отражение процессов управления, синхронизации, регуляции межсистемных взаимодействий (Бондарь, Федотчев, 2000). В предлагаемой нами классификации типов фоновая ЭЭГ в пределах до 50 мкВ оценивалась как низкоамплитудная, в пределах от 50 до 100 мкВ – как высокоамплитудная, более 100 мкВ – как чрезмерно высокая (используется в практике клинической нейрофизиологии преимущественно для описания патологических пароксизмальных форм активности).
Для определения достоверности полученных результатов и межгрупповых различий распределения типов по долям использовали Difference tests for proportions – t-test (в том числе из стандартизированного пакета программ SPSS 7,5 для Windows 1998).
Итак, при клинико-физиологическом описании данных ЭЭГ нами использованы три базовые переменные: частота ведущего ритма, его пространственная организация (наличие/отсутствие теменно-затылочного фокуса ведущего ритма) и амплитудный диапазон (высокий и низкий). Это по зволило выделить несколько типовых сочетаний данных параметров (табл. 2.4).
I а тип – зрелый высокоамплитудный тип ЭЭГ (в диапазоне 50–100 мкВ) с наличием пространственной организации основного (альфа) ритма, то есть с теменно-затылочным фокусом ритма (рис. 2.2). Описывается в клинической нейрофизиологии как «стандарт электрографической нормы» (Жирмунская, Лосев, 1997).
Таблица 2.4
Основные типы ЭЭГ

Усредненные спектры мощности ЭЭГ данного типа у обследованных детей представлены на рис. 2.3, где видны спектральные пики около частоты альфа-диапазона – 10 Гц (ось абсцисс), максимально выраженные в затылочных отделах.
II а тип – незрелый низкоамплитудный тип ЭЭГ (не более 50 мкВ) с отсутствием регулярных форм активности (асинхронный), без пространственной организованности ритмов («десинхронный» – по Жирмунской, 1996; рис. 2.4).
На рис. 2.5 представлены усредненные спектры мощности по данному типу ЭЭГ у обследованных детей, где видно пространственное сходство профилей спектров по большинству отведений, а также отсутствие выраженных спектральных пиков в альфа-диапазоне в теменно-затылочных отделах в отличие от зрелого типа.
Промежуточное положение занимают еще 3 сочетания выделенных критериев типов ЭЭГ, как и в упомянутой классификации ЭЭГ у взрослых.

Фрагмент нативной фоновой ЭЭГ ребенка группы риска – зрелый высокоамплитудный тип (50—100 мкВ) со сформированным теменно-затылочным фокусом регулярного альфа-ритма
обозначения: слева – схема биполярного монтажа отведений ЭЭГ – сверху вниз от передних отделов (F) к центральным (С) и задним (P и O). Справа – величина калиб ровочного сигнала 50 мкВ. Вертикальная сетка – секунды записи. Нижняя граница частот постоянная времени 0,03 с, верхняя граница 70 Гц. Остальные обозначения см. рис. 2.1
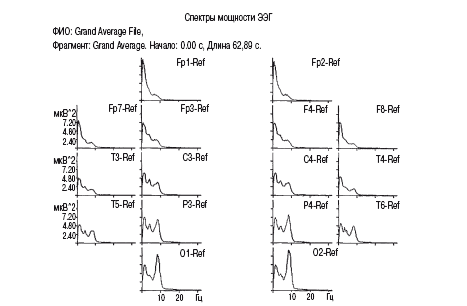
Рис. 2.3. Усредненные спектры мощности ЭЭГ обследованных детей с высокоамплитудным (50–100 мкВ) зрелым типом – с теменно-затылочным фокусом альфа-ритма
Условные обозначения: отдельные графики – распределение спектров мощностей по отведениям со скальпа (по схеме 10–20): вниз, от лобных отделов к затылочным соответственно слева (нечетные цифры) и справа (четные цифры)(см. рис. 2.1): по оси абсцисс – частота анализируемых ритмов ЭЭГ в Гц, по оси ординат – значения спектров мощности данных ритмов

Фрагмент нативной фоновой ЭЭГ ребенка 4 лет группы риска – низко амплитудный тип (менее 50 мкВ) без теменно-затылочного фокуса альфа-ритма (незрелый низкоамплитудный тип).
обозначения – см. рис. 2.1
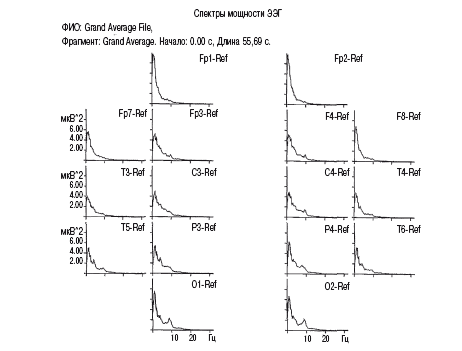
Рис. 2.5. Усредненные спектры мощности ЭЭГ обследованных детей с незрелым низкоамплитудным типом (менее 50 мкВ), без теменно-затылочного фокуса альфа-ритма
Условные обозначения: отдельные графики – распределение спектров мощностей по отведениям со скальпа по схеме 10–20 сверху вниз – от лобных отделов к затылочным, соответственно слева (нечетные цифры) и справа (четные цифры)(см. рис. 3.1б):
по оси абсцисс – частота анализируемых ритмов ЭЭГ в Гц,
по оси ординат – значения спектров мощности данных ритмов
На рис. 2.6 представлен тип высокоамплитудной ЭЭГ (диапазон 50– 100 мкВ) с регулярными формами активности, но без сформированного теменно-затылочного фокуса ритма – незрелый высокоамплитудный тип. Для этого типа характерна повышенная дистантная синхронизация основного ритма («гиперсинхронный» тип, по Е. А. Жирмунской). На рис. 2.7 представлены усредненные профили спектральных мощностей данного типа ЭЭГ у обследованных детей. Хорошо видны спектральные пики разной выраженности в альфа– и тета-диапазонах в центральных, теменных и затылочных отделах.
На рис. 2.8 продемонстрирован пространственно неорганизованный высокоамплитудный тип (диапазон 50–100 мкВ) с преобладанием активности низких частот (тета-диапазон, 4–5 Гц). И наконец, редко встречаемый зрелый тип низкой амплитуды (с наличием альфа-активности в теменно– затылочном фокусе в диапазоне до 50 мкВ).
Несмотря на целый ряд особенностей приведенных картинок пациентов (строго говоря, визуального паттерна ЭЭГ), любой из этих типов представляет собой комбинацию 3 основных признаков классификации ЭЭГ у наших детей: пространственной организации основного ритма (наличия/ отсутствия его теменно-затылочного фокуса), амплитудного диапазона данного ритма (высокого или низкого) и, наконец, частоты основного ритма (см. табл. 2.4).
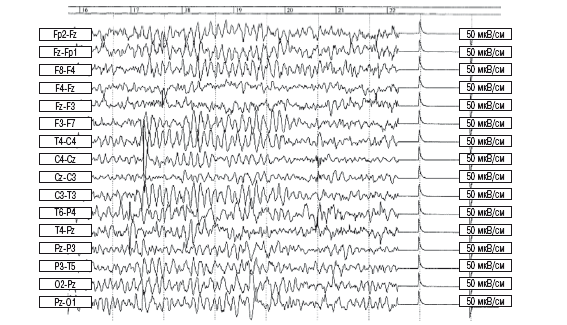
Фрагмент нативной ЭЭГ покоя ребенка группы риска – незрелый высокоамплитудный тип (50–100 мкВ) с несформированным теменно-затылочным фокусом регулярного ритма за счет повышения дистантной синхронизации основного ритма (незрелый высокоамплитудный тип)
обозначения: см. рис. 2, 1, 2,2

Рис. 2.7. Усредненные спектры мощности ЭЭГ обследованных детей с незрелым высокоамплитудным типом (50–100 мкВ), без теменно-затылочного фокуса альфа-ритма
Условные обозначения: см. рис. 2.1, 2.2
Проведен сравнительный анализ межгрупповых различий суммарных спектров мощности по основным диапазонам ЭЭГ в 16 отведениях в выделенных нами группах детей дошкольного возраста:
1-я группа – норма развития ВПФ и речи,
2-я группа – нарушения развития речи при норме других ВПФ;
3-я группа – сочетанные нарушения развития ВПФ и речи.
По основному фактору «группа» статистически достоверные межгрупповые различия выявлены в диапазоне частот основного ритма (альфа – 8–12 Гц): F (2,131) = 4,95, ε = 0,1585, p < 0,01 (рис. 2.9). Как видно из рис. 2.9, по мере нарастания степени отставания в развитии наблюдается снижение спектра мощности альфа-ритма, как и при клинико-физиологической оценке визуальных паттернов ЭЭГ.
Выявлены также статистически достоверные межгрупповые различия при анализе взаимодействия факторов «группа – локализация», в частности, в альфа-диапазоне: F (30,1965) = 2,17, ε = 0,1585, р < 0,001 (рис. 2.10). На рисунке максимальные различия между группами по распределению спектров мощностей по скальпу также отмечены в теменно-затылочном фокусе альфа-ритма.

Фрагмент нативной ЭЭГ ребенка группы риска – незрелый высокоамплитудный тип (50–100 мкВ) с несформированными регионарными различиями и замедлением корковой ритмики (4–4,5 Гц). Нижняя граница частот – постоянная времени 0,1 с
обозначения: см. рис. 2.1, 2.2

Рис. 2.9. Сравнительный анализ суммарных спектров мощности ЭЭГ в альфа-диапазоне у обследованных детей дошкольного возраста с разным уровнем развития ВПФ и речи
Условные обозначения:
по оси ординат – значения суммарных спектров мощности альфа-активности,
по основным отведениям ЭЭГ (схема 10–20),
по оси абсцисс – номер группы дошкольников (см. рис. 2.7)

Сравнительный анализ спектров мощности ЭЭГ
в альфа-диапазоне (8–12 Гц – 3-й анализируемый диапазон) – распределение по отдельным отведениям со скальпа обследованных детей дошкольного возраста с разным уровнем развития ВПФ и речи
обозначения:
по оси ординат – значения спектров мощности (мкВ2);
по оси абсцисс – отведения ЭЭГ по схеме 10–20 (рис. 2.1): слева направо – от лобных отведений к центральным и задним; четное отведение – справа, нечетное – слева.
В правом нижнем углу – обозначения групп дошкольников с разным уровнем ВПФ и речи

Рис. 2.11. Сравнительный анализ спектров мощности ЭЭГ
в бета-диапазоне (15–18 Гц – 5-й анализируемый диапазон) – распределение по отдельным отведениям со скальпа у 3 групп обследованных детей с разным уровнем развития ВПФ и речи
Условные обозначения: см. рис. 2.1
Статистически значимые межгрупповые различия как взаимодействие факторов «группа – локализация» прослежены и в отношении спектров мощности бета-диапазона на частотах 15–18 Гц: F (30,1965) = 2,2, ε = 0,3637, р < 0,001 (рис. 2.11). Как видно из рисунка, межгрупповые различия в диапазоне быстрых частот могли меняться по отдельным отведениям ЭЭГ, но они также были максимально выражены в теменно-затылочных отделах (как и в случае альфа-активности). Но если в 3-й группе (с более выраженным отставанием в развитии) значения спектров мощности по бетаактивности минимальны, то во 2-й группе (с отставанием в развитии речи при норме ВПФ) они достигали максимума (рис. 2.11).
Мы провели также сравнительный анализ ЭЭГ детей 7 лет: одни дети с последствиями перинатального поражения ЦНС с нормой развития (из 1-й группы дошкольников и группы 4А, кто уже в 7 лет пошел в 1-й класс), другие дети здоровые (нормативная база данных ЭЭГ – архив лаборатории проф. Ю. Д. Кропотова). Как оказалось, спектры мощности ЭЭГ данных групп детей достоверно различаются по всем анализируемым частотным диапазонам как по фактору «группа», так и по взаимодействию факторов «группа – локализация»).
У обследованных детей раннего возраста (до 3 лет – табл. 2.5) анализ ЭЭГ в связи с возрастными трудностями длительной безартефактной записи был ограничен клиническими (феноменологическими) признаками описания. Объединяющей особенностью для них является низкая доля незрелых высокоамплитудных ЭЭГ (6–9 %). Более 70 % детей 1-й группы (с нормой развития) имели зрелую структуру ЭЭГ с теменно-затылочным фокусом альфа-ритма – как высокой, так и низкой амплитуды. В то же время в группах с отставанием в психомоторном развитии (2-я и 3-я группы) достоверно выше число незрелых ЭЭГ низкой амплитуды (54,7 % детей, p < 0,05).
Если относительно нормативов ЭЭГ для раннего возраста в литературе есть разночтения, то, начиная с 3–4 лет, альфа-ритму приписывается ведущее значение в формировании возрастной структуры биоритмов. Однако, как показал анализ литературы, преимущество в выборе критериев зрелости отдается частотным параметрам, в частности, с возрастом описывается тенденция к «ускорению», повышению частоты альфа-ритма. Параметры пространственной его организованности и амплитудных модуляций не используются авторами как критерии зрелости/незрелости структуры ЭЭГ, хотя могут быть описаны наряду с частотными параметрами.
Таблица 2.5
Распределение различных типов зрелости ЭЭГ у детей до 3 лет

* достоверные различия типов при р < 0,05
Наши исследования показали, что у детей дошкольного возраста достоверно чаще (около 85 % проанализированных ЭЭГ в норме и при нарушениях развития) встречаются зрелый высокоамплитудный и незрелый низкоамплитудный типы, оставшаяся небольшая доля приходится на низкоамплитудный зрелый и высокоамплитудный незрелый типы (рис. 2.12, 2.13).
Так что условно выделенные типы ЭЭГ могут быть укрупнены в две большие группы – зрелые (сформированные по возрасту) и незрелые (несформированные по возрасту) (табл. 2.4.).
Как видно из рис. 2.12, у обследованных детей 1-й группы с нормой развития ВПФ и речи зрелый тип ЭЭГ: пространственно организованный, с теменно-затылочным фокусом альфа-ритма (как высокой, так и низкой амплитуды) составлял 85 %. Доля незрелого типа (низкой и высокой амплитуды) была достоверно ниже и составляла лишь 15 % от общего числа проанализированных ЭЭГ (р < 0,001).